Ощущение душащей боли или дискомфорта в груди может быть очень пугающим и тревожным. Оно может возникнуть как из-за незначительных причин, так и быть признаком серьезного заболевания. Важно разобраться в возможных причинах и знать, как распознать симптомы, чтобы своевременно обратиться к врачу и получить помощь.
Сердечные проблемы являются одной из самых серьезных причин душения в грудине. Заболевания, связанные с сердечно-сосудистой системой, такие как ангина, инфаркт миокарда или сердечная недостаточность, могут проявляться ощущением сдавливания, сжатия или жжения в груди. Эти симптомы могут сопровождаться одышкой, повышенным потоотделением и слабостью. Если у вас есть подозрение на сердечные проблемы, немедленно обратитесь к врачу.
Дыхательные проблемы также могут быть одной из причин душения в грудине. Астма, обструктивная бронхит или анафилактический шок могут вызывать приступы удушья и ощущение сдавления в груди. Признаки дыхательных проблем могут включать одышку, свистящий звук при дыхании и чувство нехватки воздуха. Если вам сложно дышать или вы испытываете удушье, не откладывайте обращение к врачу.
Острый стенокардиальный синдром
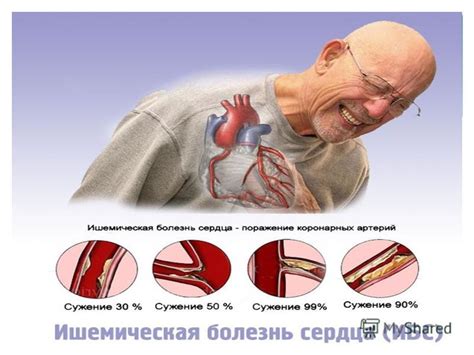
Основным симптомом острого стенокардиального синдрома является острая боль в груди, которая может распространяться на шею, челюсть, руку или спину. Боль обычно длится несколько минут и может усиливаться с физическим или эмоциональным напряжением.
Другие симптомы острого стенокардиального синдрома могут включать:
- Ощущение сдавливания или сжатия в груди
- Ощущение нехватки воздуха или одышки
- Слабость или тошнота
- Потливость
- Кожная бледность или синюшность
Если у вас возникли симптомы острого стенокардиального синдрома, вам следует немедленно обратиться за медицинской помощью. Острый стенокардиальный синдром может быть признаком острого инфаркта миокарда, поэтому важно получить надлежащую диагностику и лечение.
Функциональная диспепсия
Симптомы функциональной диспепсии могут быть различными и могут варьироваться от легких до значительно болезненных. Однако у многих пациентов они характеризуются периодическими болями или дискомфортом в желудке, которые могут наблюдаться в течение нескольких недель или месяцев.
Причины функциональной диспепсии не всегда ясны. Однако многие эксперты считают, что она может быть связана с возникающими проблемами в сокращении и движении мышц пищеварительной системы, а также с изменениями в чувствительности и моторной активности желудка.
Лечение функциональной диспепсии может включать введение изменений в образ жизни и питания, таких как увеличение физической активности, контроль над стрессом, отказ от пищи, вызывающей симптомы, а также прием лекарств, которые могут помочь улучшить работу пищеварительной системы. Важно заметить, что каждый человек может иметь индивидуальные особенности, поэтому необходимо консультироваться с врачом для определения оптимального лечения и принятия рекомендаций.
- Ощущение дискомфорта или боли в желудке
- Тошнота и рвота
- Изжога
- Вздутие живота
- Раннее насыщение после приема пищи
- Чувство тяжести в желудке после еды
Припадки паники
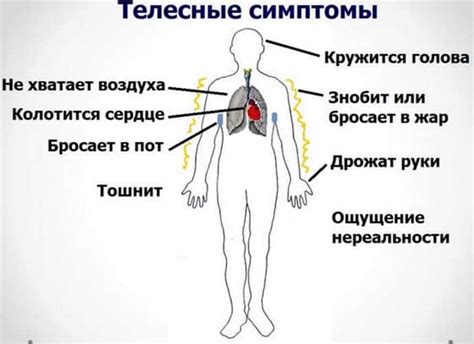
Симптомы припадка паники могут включать:
- повышенное сердцебиение или сердцебиение;
- покраснение лица или озноб;
- повышенное дыхание или удушье;
- боль или дискомфорт в груди;
- потливость или ощущение жары;
- головокружение или слабость;
- шаткость или дрожь;
- тревога или страх потери контроля.
Причины припадков паники не всегда точно определены, но могут включать генетические, биологические и окружающие факторы. Некоторые из этих факторов могут быть:
- Генетическая предрасположенность;
- Нерегулярные уровни нейрохимических веществ, таких как серотонин;
- Стресс или травма;
- Употребление некоторых наркотических веществ или лекарств;
- Психические или эмоциональные проблемы, такие как депрессия или тревожное расстройство.
Если у вас возникают частые припадки паники или вы ощущаете дискомфорт из-за них, важно обратиться к врачу для диагностики и лечения. При наличии медицинского подтверждения диагноза, врач может предложить лечение, включающее медикаментозную терапию, терапию разговором или когнитивно-поведенческую терапию.
Рефлюкс-эзофагит
Основной симптом рефлюкс-эзофагита - это ощущение жжения или зуда в грудине, также известное как изжога. Это часто происходит после приема пищи или при наклоне вперед. Кроме того, пациенты могут испытывать боль в груди, чувство давления или сдавления.
Причины развития рефлюкс-эзофагита могут быть различными. Одна из основных причин - ослабленное или несостоятельное нижнее пищеводное сфинктера, мышцы, которая контролирует проход пищи из пищевода в желудок. Ослабление сфинктера может быть вызвано повышенным давлением в желудке, лишним весом, беременностью или определенными препаратами.
Лечение рефлюкс-эзофагита включает изменение образа жизни и диеты, чтобы уменьшить симптомы. Пациентам рекомендуется избегать острой и жирной пищи, алкоголя, кофе и курения. Также рекомендуется не есть перед сном и поднимать голову при сне. В некоторых случаях могут назначаться лекарственные препараты для снижения кислотности желудочного сока и снижения воспаления в пищеводе.
Если симптомы рефлюкс-эзофагита становятся сильными или длительными, необходимо обратиться к врачу для назначения дополнительных исследований и определения наиболее эффективного подхода к лечению.
Межреберная невралгия
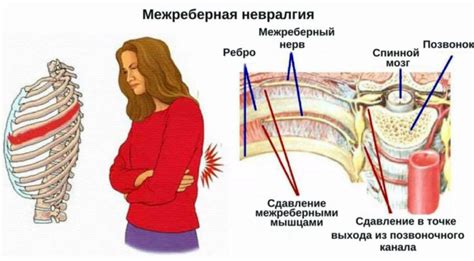
Основными причинами межреберной невралгии являются:
- Ишемия или сжатие межреберных нервов, что вызывает раздражение и воспаление в нервной ткани;
- Остеохондроз позвоночника, при котором деформация позвонков приводит к сжатию нервных окончаний;
- Повреждение ребер или мышц грудной клетки, например, в результате травмы или перенапряжения;
- Нервные сдавления или спазмы мышц, вызванные длительным сидением или неправильным положением тела;
- Патологии внутренних органов, таких как панкреатит, пневмония или рак.
Симптомы межреберной невралгии могут включать:
- Острую боль в грудине, которая усиливается при движении, дыхании, кашле или чихании;
- Покалывание, онемение или жжение в области, где проявляется боль;
- Усиленная боль при прикосновении к грудной клетке или нажатии на соответствующие точки;
- Ограничение подвижности грудной клетки;
- Болезненные спазмы мышц в области груди.
Для диагностики межреберной невралгии обычно проводятся физическое обследование, рентгенография, магнитно-резонансная томография и электронейромиография, а также может потребоваться консультация невролога или кардиолога.
Лечение межреберной невралгии может включать применение противовоспалительных и обезболивающих препаратов, массаж, физиотерапию, а также регулярные упражнения растяжения мышц груди и спины. В некоторых случаях может потребоваться хирургическое вмешательство для разрешения сжатия нервов или устранения других причин боли.